Por RAQUEL LUIZA,
O que é o Lúpus Eritematoso Sistêmico – LES?
O lúpus é uma doença inflamátoria autoimune crônica, ou seja, as defesas do organismo (imunidade) atacam o próprio corpo. Isso pode acontecer só na pele, sem afetar outros órgãos (chamamos de lúpus eritematoso cutâneo). Porém, algumas vezes, outras partes do corpo são atacadas: as articulações, os rins, as células do sangue, a camada que envolve o coração e os pulmões, o intestino e até o cérebro. Nestes casos, chamamos de lúpus eritematoso sistêmico.
Nem sempre o lúpus ataca todos esses órgãos. Ele pode acometer, por exemplo, só pele, articulações e rins, ou só a pele e o sangue, depende de cada pessoa. O lúpus sistêmico geralmente apresenta crises que vêm e vão, e cada uma pode ter intensidade, gravidade e duração diferentes. Quando o lúpus está atacando o corpo, dizemos que ele está em atividade (ele está acordado). Quando o lúpus não está causando problemas, dizemos que está em remissão (ele está dormindo)
É uma doença de origem desconhecida, que está associada à presença de autoanticorpos. Tem incidência de 1,5 casos por 100.000 habitantes e prevalência de 120 casos por 100.000 habitantes. É mais comum em mulheres, com uma proporção de 10:1 em relação aos homens.
Quais as causas?
O Lúpus é de causa desconhecida, que pode atingir vários órgãos e tecidos. É o protótipo e a mais comum das doenças chamadas de colagenoses.
O lúpus é claramente multifatorial, ou seja, há vários fatores que, juntos, fazem a doença surgir. Um deles é o fator genético – há vários genes relacionados com a doença, mas nenhum causa a doença por si só. Os hormônios femininos, principalmente o estrógeno, também podem ter papel no desencadeamento da doença. A luz ultravioleta, vinda do Sol ou de lâmpadas, é um fator bem importante e conhecido como gatilho para crises do lúpus, tanto o de pele como o sistêmico. Alguns medicamentos também podem causar a doença. Por isso, é muito importante o médico saber sobre todos os remédios que a pessoa usa ou já usou.
Em quem ocorre?
Muito mais comum em mulheres que homens ( proporção 9:1), principalmente em idade fértil, e em populações afrodescendentes e asiáticas.
Quais são os sintomas?
A grande maioria dos pacientes cursa com poliartrite não erosiva, distal , simétrica e migratória. Acomete principalmente mãos ( metacarpofalangenasa e interfalangeanas distais), punhos e joelhos. Não há rigidez matinal ( diferente da artrite reumatóide). Pode cursar com artropatia de Jaccoud, deformidade articular que reduz à manipulação.
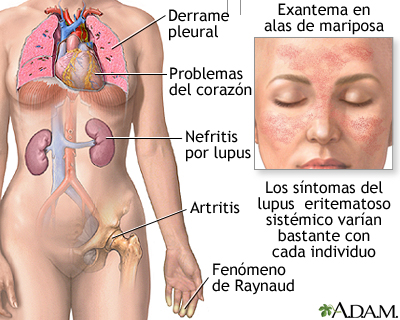
Os sintomas constitucionais não específicos são muito comuns ( fadiga, febre, perda de peso, mialgia). O eritema malar ( conhecido como asa de borboleta), é a lesão cutânea mais comum, mas também pode apresentar alopecia, fotosensibilidade, erupção discoide, vasculite purpúrica e fênomeno de Raynaud. São manifestações relativamente comuns: pleurite e/ ou derrame pleural, pericardite, endocardite de Libman-Sacks, cefaleia, convulsões, disfunção cognitiva grave, anemia, leucopenia, elevação de transminases, hepatomegalia, sintomas gastrointestinais inespecíficos ( náuseas, vômitos diarreia). Em resumo, LES é uma doenca com múltiplas formas de apresentação.
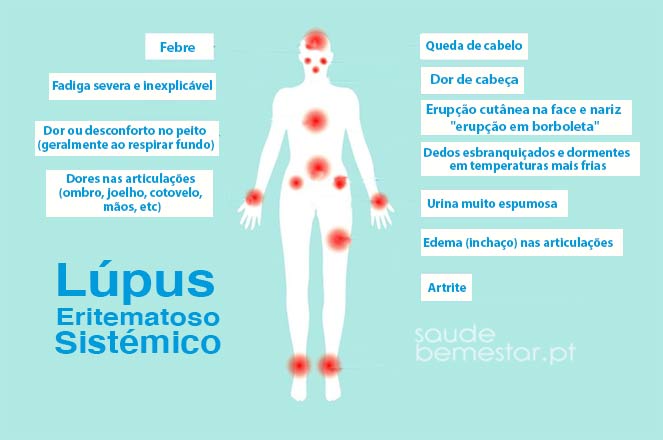
- Sintomas constitucionais: Febre, anorexia e perda de peso.
- Manifestações cutâneas: Lúpus eritematoso cutâneo agudo (exantema em asa de borboleta), subagudo (lesões fotossensíveis escamosas, semelhantes à psoríase) e crônica (lúpus discóide: placas eritematosas hiperceratóticas que cicatrizam deixando cicatrizes atróficas).
- Aparelho locomotor: Artralgia, artrite, artropia deformante de Jaccoud, osteonecrose asséptica, miopatia e fibromialgia.
- Manifestações hematológicas: leucopenia (diminuição na quantidade de leucócitos (glóbulos brancos) que circulam pelo corpo), linfopenia ( baixo nível de linfócitos no sangue), trombocitopenia ( é o termo utilizado para designar uma doença das plaquetas, células que compõem o sangue, mas em quantidades reduzidas neste caso) e anemia.
- Manifestações pulmonares: síndrome do pulmão encolhido, pneumonite lúpica aguda, hemorragia pulmonar, pleurisia, hipertensão pulmonar.
- Manifestações cardíacas: pericardite, miocardite, endocardite de Libman-Sacks.
- Neuropsiquiátrica: Psicose, convulsões.
- Doença renal: Nefropatia mesangial, proliferativa focal ou difusa, membranosa e esclerosante.
Como é realizado o diagnóstico?
O diagnóstico do lúpus normalmente é um grande desafio. Ele pode ser fácil quando a pessoa tem vários sintomas típicos e os exames de sangue comprovam. Mas em alguns casos, os sintomas não são tão típicos, ou os órgãos vão sendo afetados ao longo de meses (e não todos ao mesmo tempo), e os exames de sangue não são definitivos para o diagnóstico.
Existem critérios para diagnosticar uma pessoa com lúpus. É sempre necessário que tenha algum sintoma, mais um exame de sangue alterado. Só o exame de sangue alterado não dá o diagnóstico. Isso é muito comum, por exemplo, com o exame de Fator Antinuclear -FAN é muito sensível (98%), sendo usado como tríagem e considerado relevanre com títulos maior 1:80. Mas existem autoanticorpos sensíveis para a doença: o anti-DNA dupla-hélice é 95% específico, e traduz atividade da doença; o antígeno Smith ou anti-SM confirma a doença, mas é pouco sensível, ausente em até 70% dos casos. O FAN positivo não quer dizer que a pessoa tem a doença. A biópsia do órgão acometido pode ajudar, e muito. A biópsia de pele e, sobretudo, a dos rins, algumas vezes são necessárias para o diagnóstico correto.
São necessários muitos exames para avaliação da manifestações do LES. Especial atenção deve ser ao rim: LES pode cursar proteinúria, síndrome nefrítica ou nefrótica, na complicação conhecida como nefrite lúpica. O médico deve solicitar proteinúria 24h, sumário de urina e creatinina sérica.
Existe um critério de Diagnóstico para LES, segundo American College of Rheumatology.
- Fotossensibilidade;
- Úlceras orais
- Imunológia ( anti-DNA ou Anti-SM);
- Psicose lúpica;
- Artrite;
- Rim ( proteinúria maior 0,5 g /dia ou cilindrúria);
- Anticorpos antinucleares;
- Discoide ( lesão eritematosa e escamosa);
- Eritema malar;
- Serosite ( pleurite, pericardite);
- Convulsões;
- úlceras nasais;
- Leucopenia ( menor 4.000 em pelo menos duas ocasiões);
- Plaquetopenia ( maior 100.000, sem outra causa);
- Anemia Hemolítica.
Importante ressaltar que 4 dos 11 critérios fecham o diagnóstico. Úlceras nasais e orais como 1 critério. Convulsões e psicose contam como 1 critério ( alteração neuropsiquiátricas). Os 3 últimos ( leucopenia, plaquetopenia e anemia) contam como 1 critério ( alteração hematológica).
Tratamento
LES exige monitoramento clínico e laboratorial dos pacientes. As medidas não farmacológicas incluem usar protetor solar, praticar exercícios e ter uma dieta adequada. Além disso, é preciso tratar as comorbidades apresentadas pelo paciente. De um modo geral, o tratamento farmacológico indica o uso de antimaláricos ( Hidroxicloroquina ou Cloroquina). Glicocorticoides, agentes imunosupressores ( Rituximab), AINEs e drogas citotóxicas são usadas de acordo com o estágio de manifestações da doença.
É muito importante, nos casos graves de lúpus (por exemplo, quando ataca os rins), que se mantenha a pressão muito bem controlada, os níveis de açúcar e colesterol ideais e principalmente, que a pessoa não se exponha ao Sol.
Referências:
- CAZNOCH, Claudine Juliana, ESMANHOTO, Letícia, Silva, Marília Barreto, & SHARE, Thelma L.. Padrão de comprometimenro articular em pacientes com lúpus eritematodo sintêmico e sua associação com presença de fator reumatóide e hipereslasticidade. Revista Brasileira de Reumatologia, 46(4), 261-265. 2006.
- GOLDMAN, L; AUSIELLO, D. CECIL: Tratado de Medicina Interna . 24 ed. Rio de Janeiro: Saunders.
- IMODEN, J. B.,HELLMANN, D. B., STONE, J. H. Current Reumatologia: Diagnóstico e tratamento. São Paulo: McGraw-Hill, 2008.
- LONGO, D. et al. Medicina interna de Harrison. 18 ed. Porto Alegre: AMGH, 2013.


